RAM : une pandémie silencieuse. Les décideurs ne peuvent plus attendre.
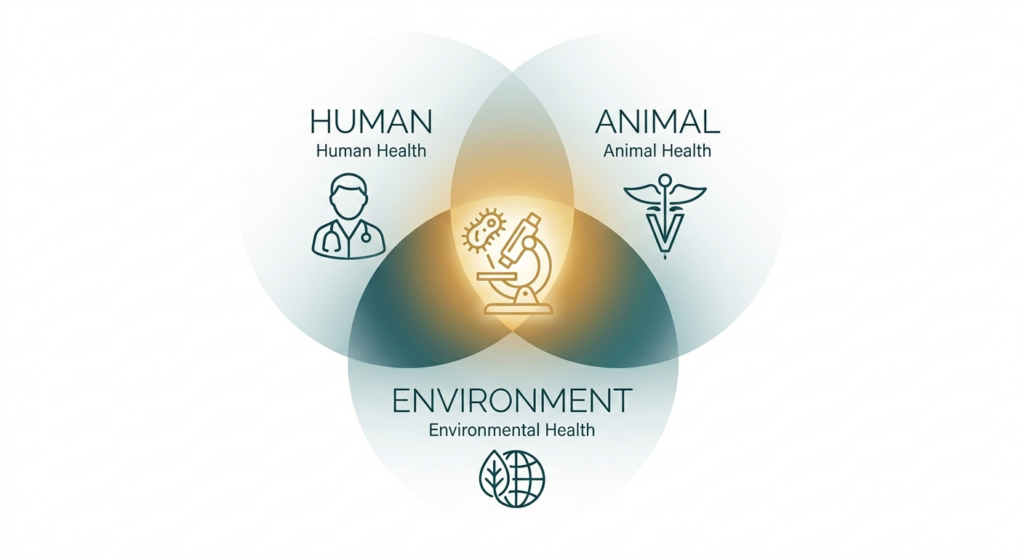
La résistance aux antimicrobiens (RAM) n’est plus un risque futur. C’est une réalité clinique, vétérinaire et environnementale qui s’aggrave. Et elle illustre mieux que tout autre sujet pourquoi l’approche One Health n’est pas un concept abstrait — c’est une nécessité opérationnelle.
Ce que disent les données
- 1,27 million de décès directs/an dans le monde sont attribuables à la RAM (The Lancet / projet GRAM, 2024)
- 5 500 décès/an en France, pour plus de 125 000 infections à bactéries résistantes recensées (ECDC/Inserm)
- 39 millions de décès directs projetés entre 2025 et 2050 si rien ne change — un chiffre qui pourrait encore augmenter de 67 % d’ici 2050 (The Lancet, sept. 2024)
- Plus de 1 000 milliards $/an de pertes de PIB mondiales projetées à horizon 2050 (Banque mondiale)
Ces chiffres ne sont pas des projections alarmistes. Ils sont le reflet de pratiques qui ont cours aujourd’hui — en médecine humaine, en élevage, en agriculture.
Pourquoi One Health est la seule réponse cohérente ?
Les antimicrobiens traversent les frontières entre espèces et milieux. Les résistances aussi. Elles se développent chez l’animal, migrent dans l’environnement, atteignent l’humain — et inversement.
Traiter la RAM dans un seul silo, c’est colmater une digue avec une passoire.
C’est ce qui rend l’approche One Health indispensable : elle seule permet une surveillance intégrée, une réponse coordonnée, et une préservation durable de l’arsenal thérapeutique utilisé chaque jour.
Des résultats qui prouvent que l’action collective fonctionne
En Afrique, l’OMSA rapporte une réduction de 20 % de la consommation d’antimicrobiens grâce à des programmes de sensibilisation ciblés (rapport ANIMUSE 2025). La preuve qu’une mobilisation structurée, même dans des contextes à ressources limitées, peut inverser une tendance.
Et les modélisations du Lancet le confirment : une meilleure prise en charge des infections et un meilleur accès aux traitements permettraient d’éviter 92 millions de décès entre 2025 et 2050.
Ce que la France met en place — concrètement
Depuis septembre 2024, une feuille de route interministérielle 2024-2034 structure l’action française autour de cinq axes : mobilisation des acteurs, recherche, surveillance, préservation thérapeutique et rayonnement international. Sept ministères et six agences (Anses, ANSM, Inserm, Santé publique France…) en pilotent la mise en œuvre.
Trois chantiers concrets à horizon 2027 :
- Un groupe de travail Anses/Santé publique France pour développer la surveillance intégrée humain-animal-environnement
- Une école universitaire de recherche à Toulouse dédiée à l’antibiorésistance selon l’approche One Health (ouverture septembre 2025)
- L’appui sur le Health Data Hub pour améliorer la prédiction et l’action publique
L’IA et le numérique : des outils, pas des promesses
Surveillance des pathogènes en temps réel, détection précoce des foyers de résistance, standardisation internationale des données selon les principes FAIR — ces leviers technologiques changent la vitesse à laquelle on peut détecter et répondre.
L’IA ne remplacera pas la vigilance clinique. Elle peut l’amplifier — à condition que les données soient partagées, structurées, et exploitables à l’échelle internationale.
La RAM est un sujet de gouvernance sanitaire autant que de pratique clinique. Les politiques de prescription, les systèmes de surveillance, les investissements en recherche : chaque décision prise aujourd’hui façonne l’arsenal thérapeutique de demain.
Sources :
- The Lancet – Projet GRAM, sept. 2024 : https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01867-1/fulltext
- OMS – Fiche résistance aux antimicrobiens : https://www.who.int/fr/news-room/fact-sheets/detail/antimicrobial-resistance
- Inserm – Antibiorésistance, défis de la recherche : https://www.inserm.fr/actualite/antibioresistance-prochains-defis-recherche/
- Ministère de la Santé France – RAM & engagement international : https://sante.gouv.fr/actualites-presse/presse/communiques-de-presse/article/resistance-aux-antimicrobiens-la-france-renforce-son-engagement-international
- Feuille de route interministérielle AMR 2024-2034 (PDF) : https://sante.gouv.fr/IMG/pdf/feuille_de_route_interministerielle_2024_-_2034_antibioresistance_et_resistance_aux_antimicrobiens_-sept_2024.pdf
- Banque mondiale – AMR overview : https://www.worldbank.org/en/topic/health/brief/antimicrobial-resistance-amr
- OMSA – rapport ANIMUSE 2025 (à vérifier directement sur : https://www.woah.org)




Réponses